発行日 2014年6月1日
Published Date 2014/6/1
DOI https://doi.org/10.15106/J00393.2014230543
- 有料閲覧
- 文献概要
- 1ページ目
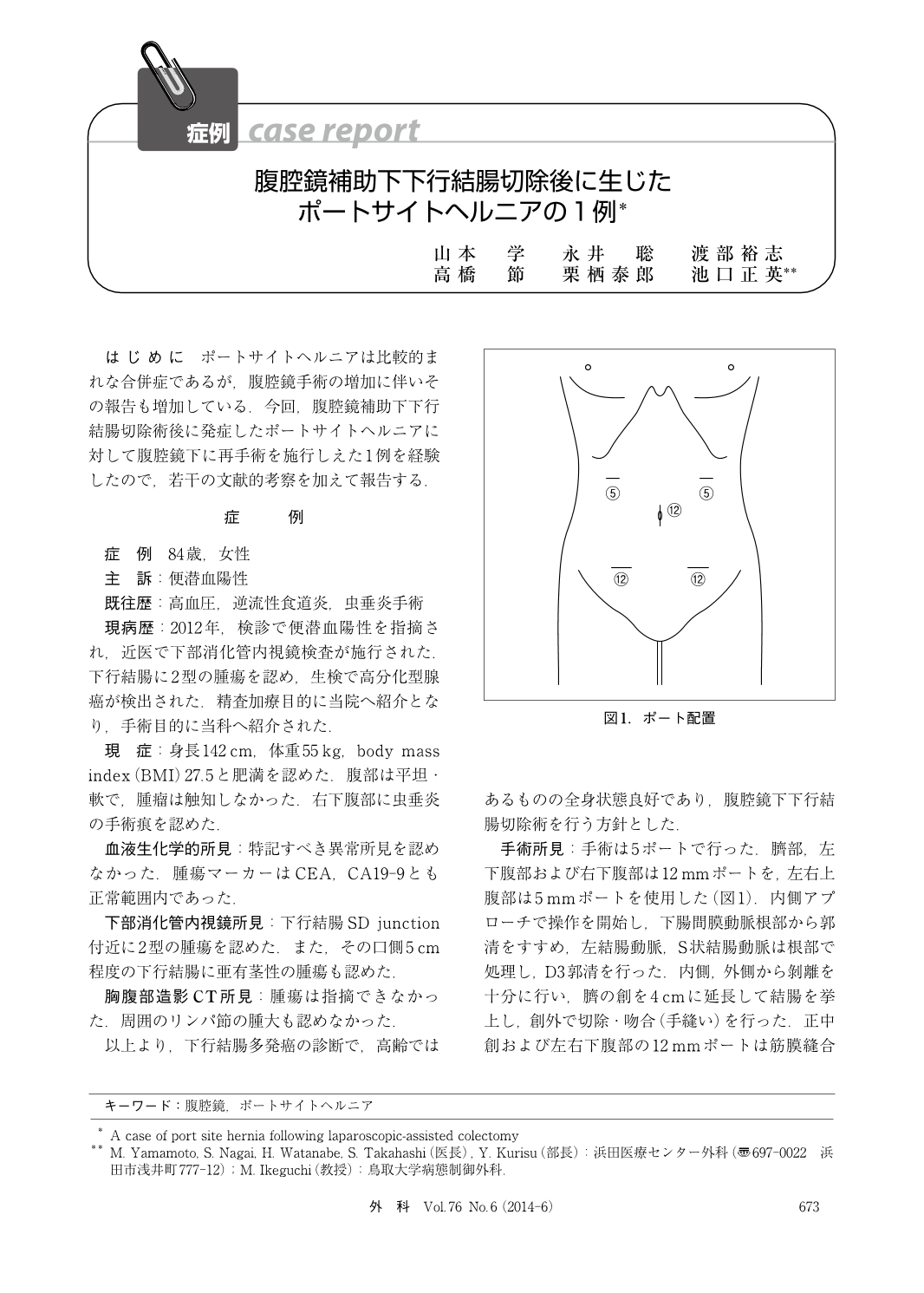
84歳女。検診で便潜血陽性を指摘された。下部消化管内視鏡検査で下行結腸に2型の腫瘍を認め、生検で高分化型腺癌を検出した。下部消化管内視鏡では、下行結腸SD junction付近に2型の腫瘍を認めた。また、その口側5cm程度の下行結腸に亜有茎性の腫瘍も認めた。胸腹部造影CTでは、腫瘍は指摘できなかった。周囲のリンパ節の腫大も認めなかった。下行結腸多発癌と診断し、高齢ではあるが全身状態良好であり、腹腔鏡下下行結腸切除術を行う方針とした。3日目の夕方より嘔気が出現し、4日目の腹部X線像でニボーを認めた。嘔吐も続くため胃管を挿入した。5日目のCTで左下腹部のポート直下で小腸の口径差を認め、同部がイレウスの原因と考えた。イレウス症状が改善しないため、術後7日目に再手術を腹腔鏡下に行った。やや麻痺性イレウスが遷延したが、徐々に軽快し、初回手術後32日目に退院した。その後ヘルニアの再発は認めていない。
©Nankodo Co., Ltd., 2014


