発行日 2008年6月1日
Published Date 2008/6/1
DOI https://doi.org/10.15106/J00349.2008236404
- 有料閲覧
- 文献概要
- 1ページ目
- サイト内被引用
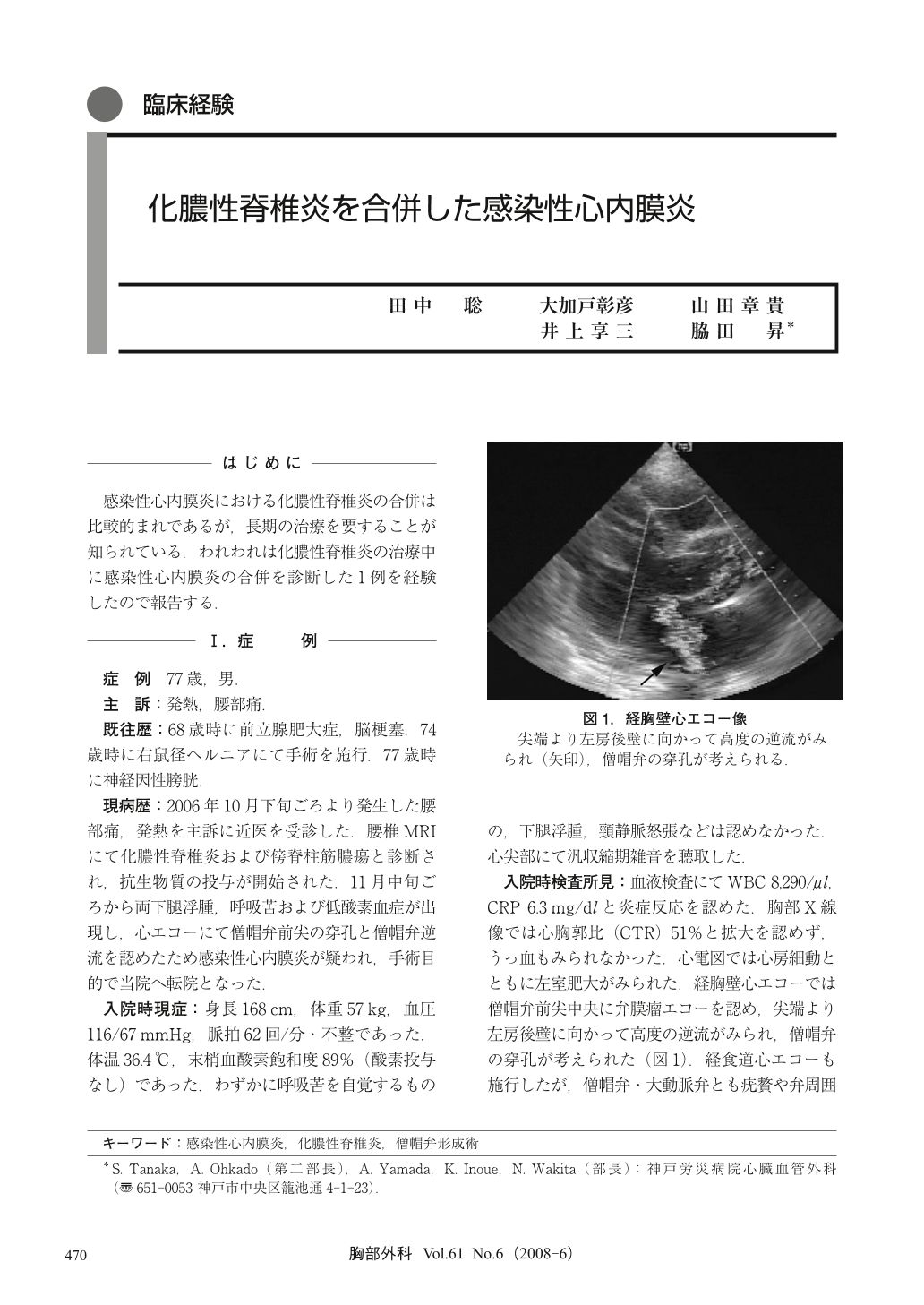
77歳男。化膿性脊椎炎および傍脊柱筋膿瘍の診断で抗生物質投与を受けていたが、両下腿浮腫、呼吸苦、低酸素血症が出現し感染性心内膜炎を疑われた。心エコーで僧帽弁前尖中央に弁膜瘤像を認め、尖端より左房後壁に向かって高度の逆流がみられ、僧帽弁穿孔と考えた。抗生物質投与継続によりCRP低下が得られ、開胸術を施行した。僧帽弁前尖の中央部に弁膜瘤を認め、頂点が3mm大に穿孔していた。弁膜瘤の外径は5mmで、基部は前尖の左室面に向かって拡大しており、周囲には発赤・肥厚を認めた。弁膜瘤を周囲組織を含めて切除し、径1.3cmの欠損が生じたためウマ心膜でパッチ閉鎖した。弁逆流は大部分消失したが、僧帽弁前尖の軽度変形による逆流を認めたため、5-0 Prolene糸で2針縫縮後、後交連の弁輪もKay法で縫縮し、同部の弁尖先端を端々縫合した。術後炎症所見が遷延し長期の抗生物質投与を要したが、4ヵ月後にCRPは陰転化しリハビリ開始となった。
©Nankodo Co., Ltd., 2008


