発行日 2015年5月1日
Published Date 2015/5/1
DOI https://doi.org/10.15106/J00349.2015298903
- 有料閲覧
- 文献概要
- 1ページ目
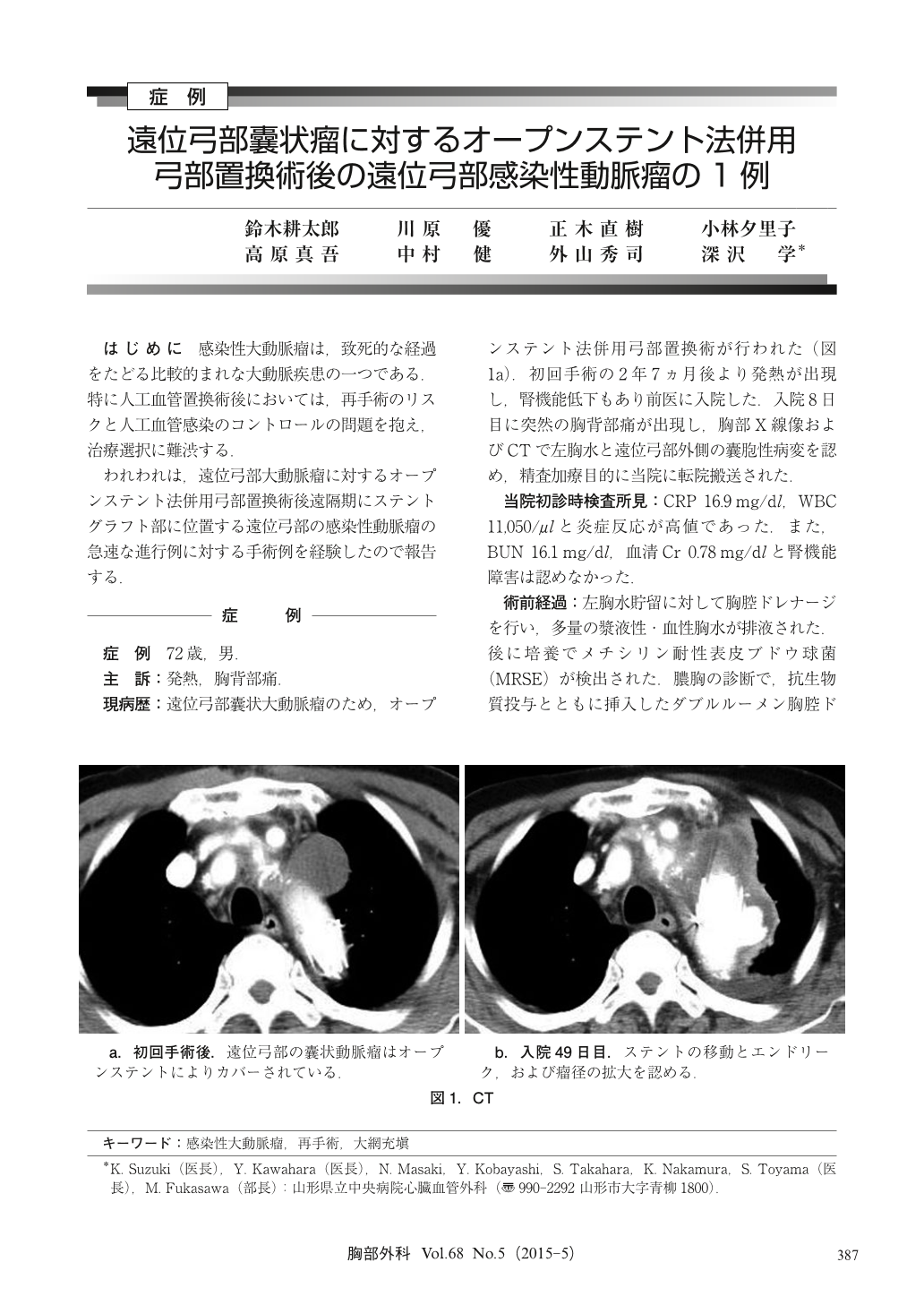
72歳男。遠位弓部嚢状大動脈瘤に対するオープンステント法併用弓部置換術が行われ、術後2年7ヵ月より発熱、胸背部痛が出現し、前医での胸部X線・CTにて左胸水、遠位弓部外側の嚢胞性病変を指摘され当院搬送となった。入院時、炎症反応が高値を示し、左胸水に対し胸腔ドレナージを行い、培養でMRSEが検出され、抗生剤投与、胸腔洗浄を行った。入院35日目に炎症反応は軽快したが、入院49日目のCTで瘤の急速な拡大とステントグラフトの移動、エンドリークの進行を認め、感染性遠位弓部大動脈瘤と診断して入院55日目に手術を行った。胸骨正中切開+左前側方開胸を行い、弓部人工血管と遠位大動脈吻合部に血腫・出血・膿瘍腔を認め、感染波及による吻合部被覆型破裂と考えられた。左肺S1+2の肺区域切除を行い、胸腔の視野を確保した後、人工血管を切断、感染性動脈瘤および内包されるステントグラフト、先に切除した左肺S1+2をen blocに切除した。周辺組織の十分な郭清と洗浄を行った後、弓部人工血管を再建した。術後経過は良好で、術後第37病日に独歩退院し、術後3年経過の現在、再発徴候は認めていない。
©Nankodo Co., Ltd., 2015


