発行日 2013年7月1日
Published Date 2013/7/1
DOI https://doi.org/10.15106/J00349.2013316890
- 有料閲覧
- 文献概要
- 1ページ目
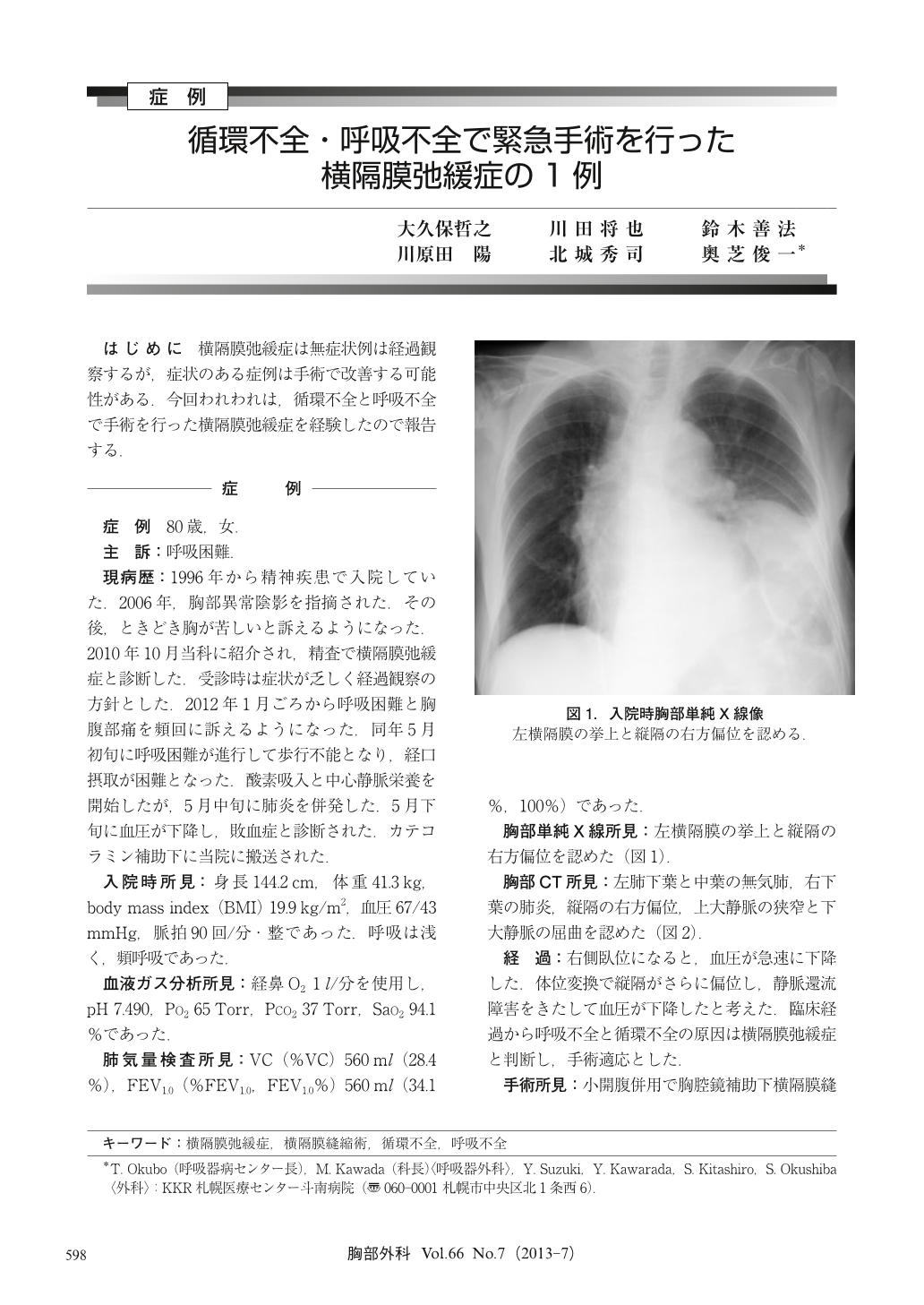
80歳女性、呼吸困難が進行して歩行不能となり、経口摂取が困難となった。酸素吸入と中心静脈栄養を開始したが、その後、肺炎を併発し血圧が下降し、敗血症と診断され、カテコラミン補助下に搬送された。胸部単純X線所見にて左横隔膜の挙上と縦隔の右方偏位が認められ、また胸部CT所見にて左肺下葉と中葉の無気肺、右下葉の肺炎、縦隔の右方偏位ほか、上大静脈の狭窄と下大静脈の屈曲が認められた。臨床経過から横隔膜弛緩症による呼吸不全と循環不全と判断し、手術の適応とした。以後、手術所見にて小開腹併用で胸腔鏡補助下横隔膜縫縮術を行なったところ、病理組織所見にて正常な横紋筋と萎縮横紋筋が混在する群生萎縮を認め、神経障害による筋萎縮と判断した。尚、術後に再膨張性肺水腫を併発したが、第5病日目に気管内チューブを抜管、胸部CTの再検にて縦隔は正常位置に復し、上大静脈の狭窄と下大静脈の屈曲は解除されていた。
©Nankodo Co., Ltd., 2013


