発行日 2011年9月1日
Published Date 2011/9/1
DOI https://doi.org/10.15106/J00349.2012013965
- 有料閲覧
- 文献概要
- 1ページ目
- サイト内被引用
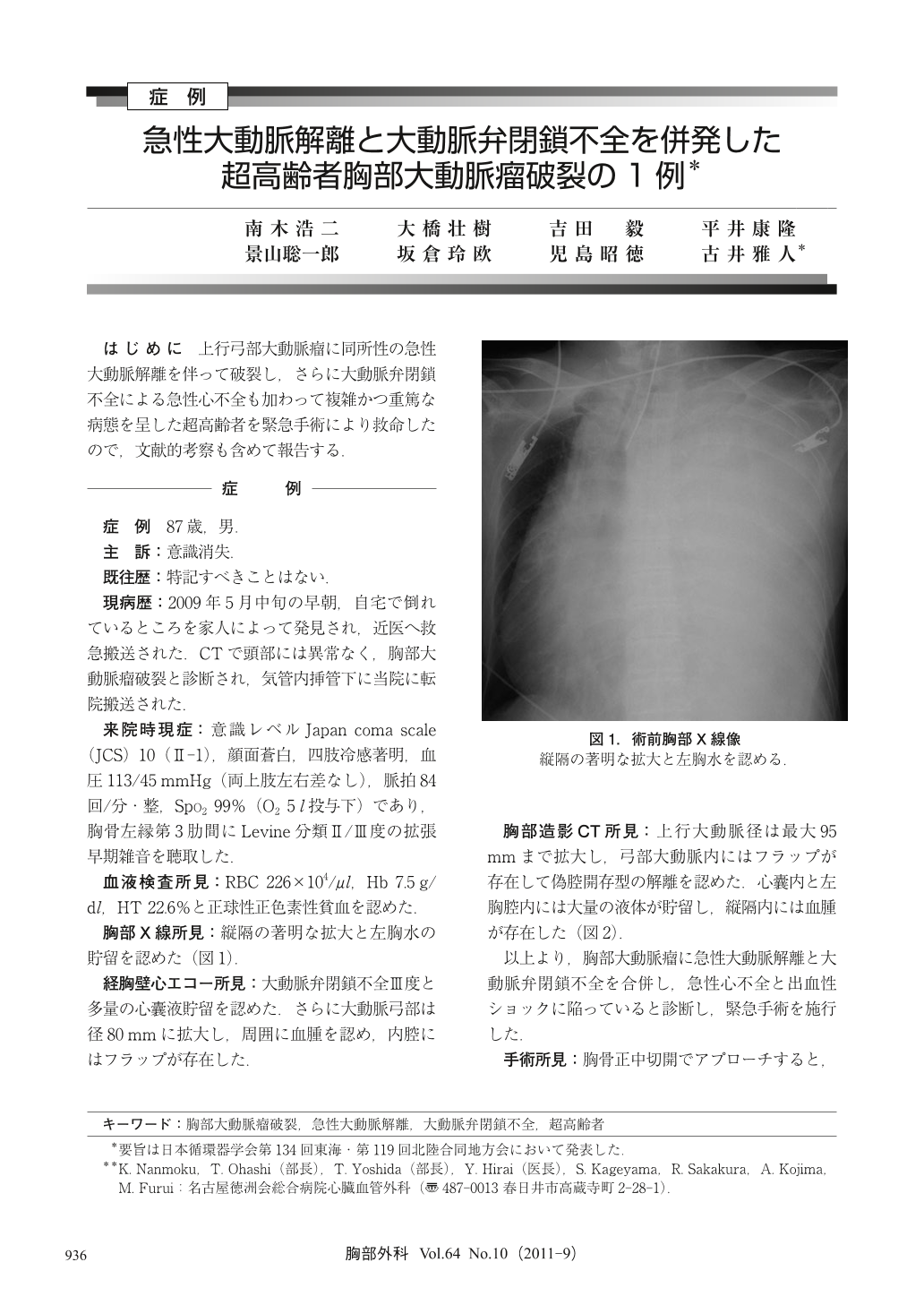
87歳男。自宅で倒れているところを発見され、X線、経胸壁心エコー、造影CT所見より胸部大動脈瘤に急性大動脈解離、大動脈弁閉鎖不全を合併し急性心不全、出血性ショックに陥っているものと診断して緊急手術を行った。胸骨正中切開でアプローチし、上行弓部の巨大大動脈瘤破裂を認め、体外循環確率後に上行大動脈を遮断・切開し、冠状動脈口から心筋保護液の順行性直接注入で心停止を得た。まず、上行大動脈瘤壁および大動脈弁を切除し、Carpentier-Edwards Perimount Magna生体弁23mmを用い大動脈弁置換術を行った。次いで、超低体温循環停止下に弓部大動脈まで切開して選択的順行性脳灌流を開始し、Triplex 4分枝人工血管26mmを用い、elephant trunk法と頸部3分枝再建による上行弓部大動脈人工血管置換術をopen distal法で行った。脳神経学的異常は認めず、術後27日目に独歩退院した。
©Nankodo Co., Ltd., 2011


