発行日 2010年5月1日
Published Date 2010/5/1
DOI https://doi.org/10.15106/J00393.2010200978
- 有料閲覧
- 文献概要
- 1ページ目
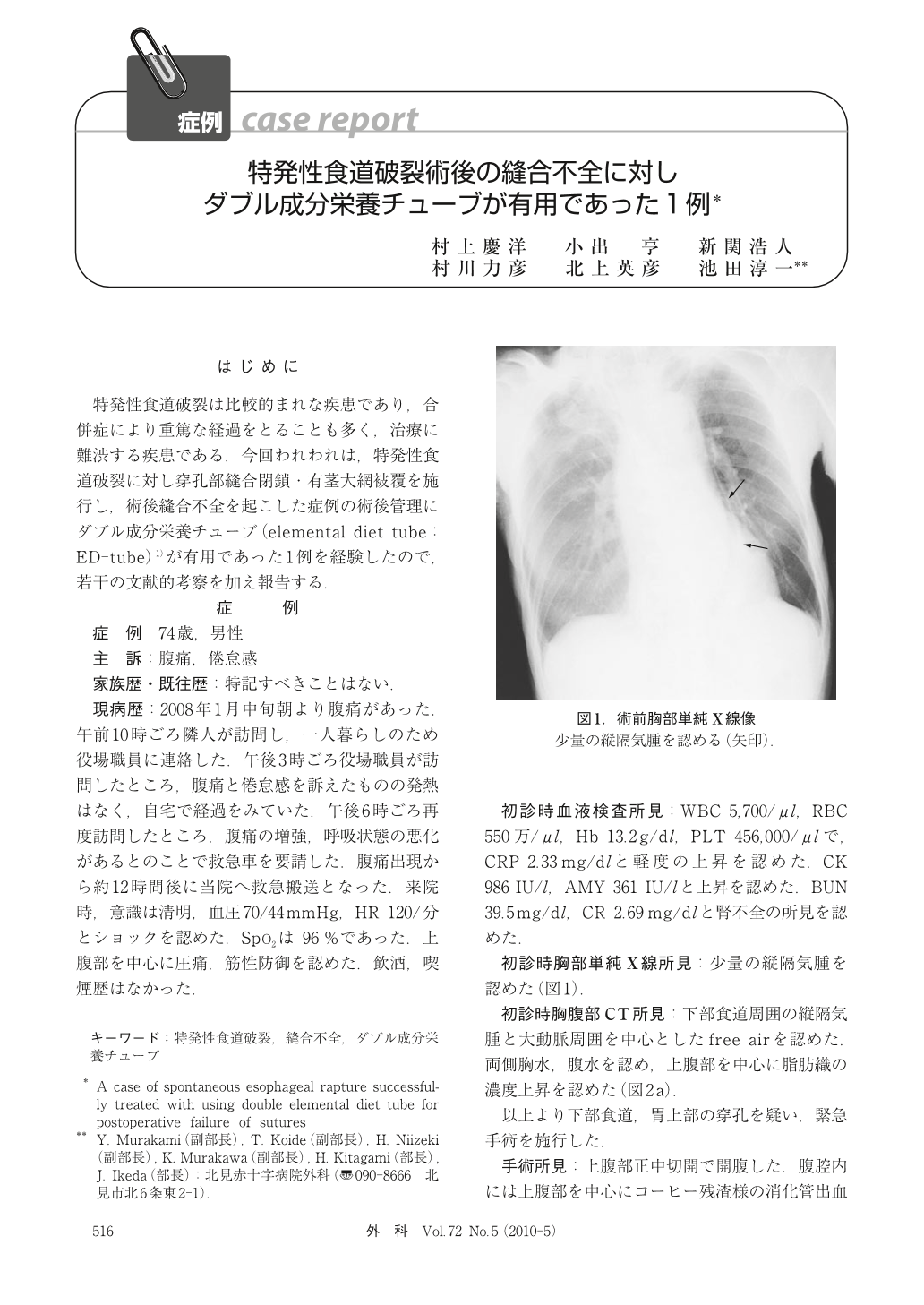
74歳男。腹痛と倦怠感のため救急搬送された。胸腹部CTで下部食道周囲の縦隔気腫と大動脈周囲を中心としたfree air、両側胸水・腹水を認め、食道穿孔を疑い緊急開腹術を施行した。食道の右側壁に7cmの裂孔を認め、断端組織は壊死を伴っていた。胸腔内穿破を疑う所見はなく、破裂部を全層結紮縫合し、右胃大網動脈を用いた有茎大網弁で被覆した。術後発熱が続き、7日目にCTを施行したところ、胃底部背側と下部食道右側に膿瘍の形成を認めた。腹腔ドレーン造影では胃が造影され、術後縫合不全と診断した。胃の減圧および経腸栄養のルートが必要と考え、経鼻でダブル成分栄養チューブ(ED)を挿入し、サンプドレーンによる持続洗浄を行った。膿瘍腔は縮小し、破裂部も治癒傾向となり、経口摂取開始後に誤嚥性肺炎を生じたが、再度のED挿入や抗生物質投与などにより軽快した。しかし、認知症の進行で胃瘻造設となり、転院後にMRSA肺炎を発症して術後209日目に死亡した。
©Nankodo Co., Ltd., 2010


