発行日 2010年1月1日
Published Date 2010/1/1
DOI https://doi.org/10.15106/J00349.2010091387
- 有料閲覧
- 文献概要
- 1ページ目
- サイト内被引用
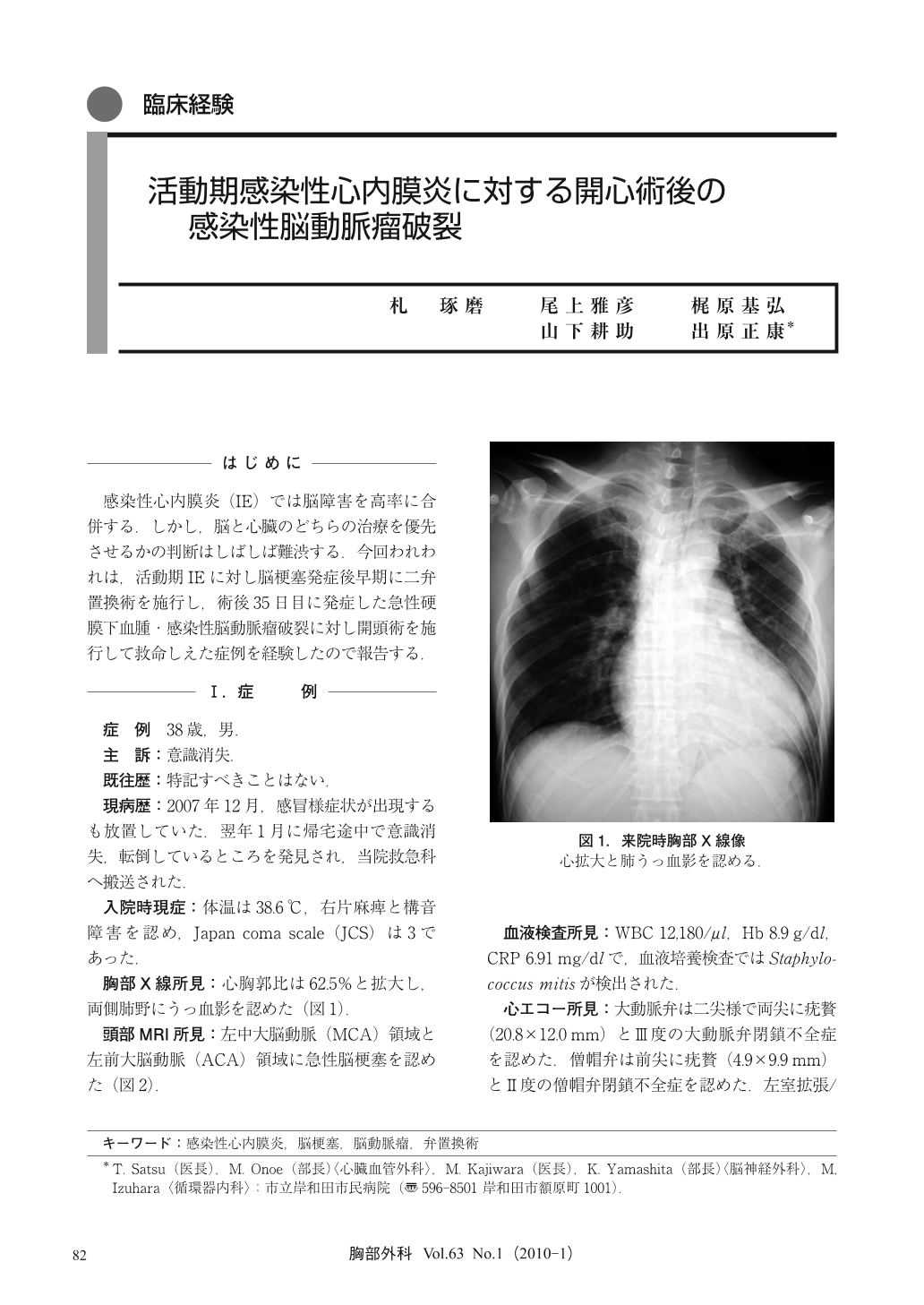
38歳男。意識消失し転倒しているところを発見され救急搬送された。入院時、右片麻痺、構音障害を認め、JCS 3であった。胸部X線では心拡大、両側肺野にうっ血影を認め、頭部MRIでは左中大脳動脈領域と左前大脳動脈領域に急性脳梗塞を認めた。血液細菌培養検査ではStaphylococcus mitisが検出された。心エコーでは大動脈弁および僧帽弁に逆流と大きな疣贅を認めた。活動期感染性心内膜炎と診断し、疣贅の可動性が高いため再塞栓の可能性が極めて高いこと、大動脈弁と僧帽弁の高度逆流により急激に心不全が増悪して保存的加療が難しいことから、入院後14時間で緊急弁置換術を行った。手術は胸骨正中切開による二弁置換術とした。術後に脳障害は改善し、自立歩行可能となり、各種検査所見も改善したが、退院予定日前日の術後36日に脳動脈瘤が破裂し、それによって出来た急性硬膜下血腫により脳幹の圧迫とヘルニアを生じた。緊急に開頭による血腫除去術と破裂脳動脈瘤トラッピング術を施行し、動脈瘤からは血液細菌培養検査と同一の細菌が検出された。術後経過は良好で、開心術後84日に脳神経学的異常を残すことなく独歩退院した。
©Nankodo Co., Ltd., 2010


