- 有料閲覧
- 文献概要
- 1ページ目
- 参考文献
Case
膠原病がベースにある発熱患者の1例
患者:77歳,女性.
既往歴:関節リウマチ,腰痛.
現病歴:2週間ほど前に発熱と悪寒が出現し,近医で抗菌薬投与されるも改善なく,40℃近い発熱が持続するため当救命センターへ搬送された.来院時,激しい悪寒や倦怠感,手指のこわばり,腰痛などを訴えていたが,39℃の発熱以外はバイタルサインに問題なかった.直ちに全身造影CT・心エコーなどを施行したが明らかな異常所見を認めず,喀痰・尿・髄液・血液培養検査はいずれも陰性であった.一般血液検査では,白血球数12,500/μl,CRP 12.9mg/dlと高値を示す以外は,目立った臓器不全や凝固異常も認めなかった.そのため,感染源不明のまま抗菌薬(セフトリアキソン・クリンダマイシン)投与を継続し,細菌感染症以外の発熱精査を行った.
しかし数日後の結果では,関節リウマチ以外の各種膠原病抗体,甲状腺や副腎などのホルモン,ウイルス抗体,腫瘍マーカーなどいずれも異常を認めなかった.この時点でも37℃台の微熱が持続していたが,抗菌薬による薬剤熱の可能性もあると判断し投与を中止した.同時に関節リウマチ再燃の可能性も考慮し,プレドニゾロンを常用量の5mg/日から20mg/日へと増量した.翌日より36℃台に解熱し,手指のこわばりや腰痛も徐々に緩和した.血液検査でも白血球数正常化,CRP 5.0mg/dlまで改善したため,数日後に退院となった.
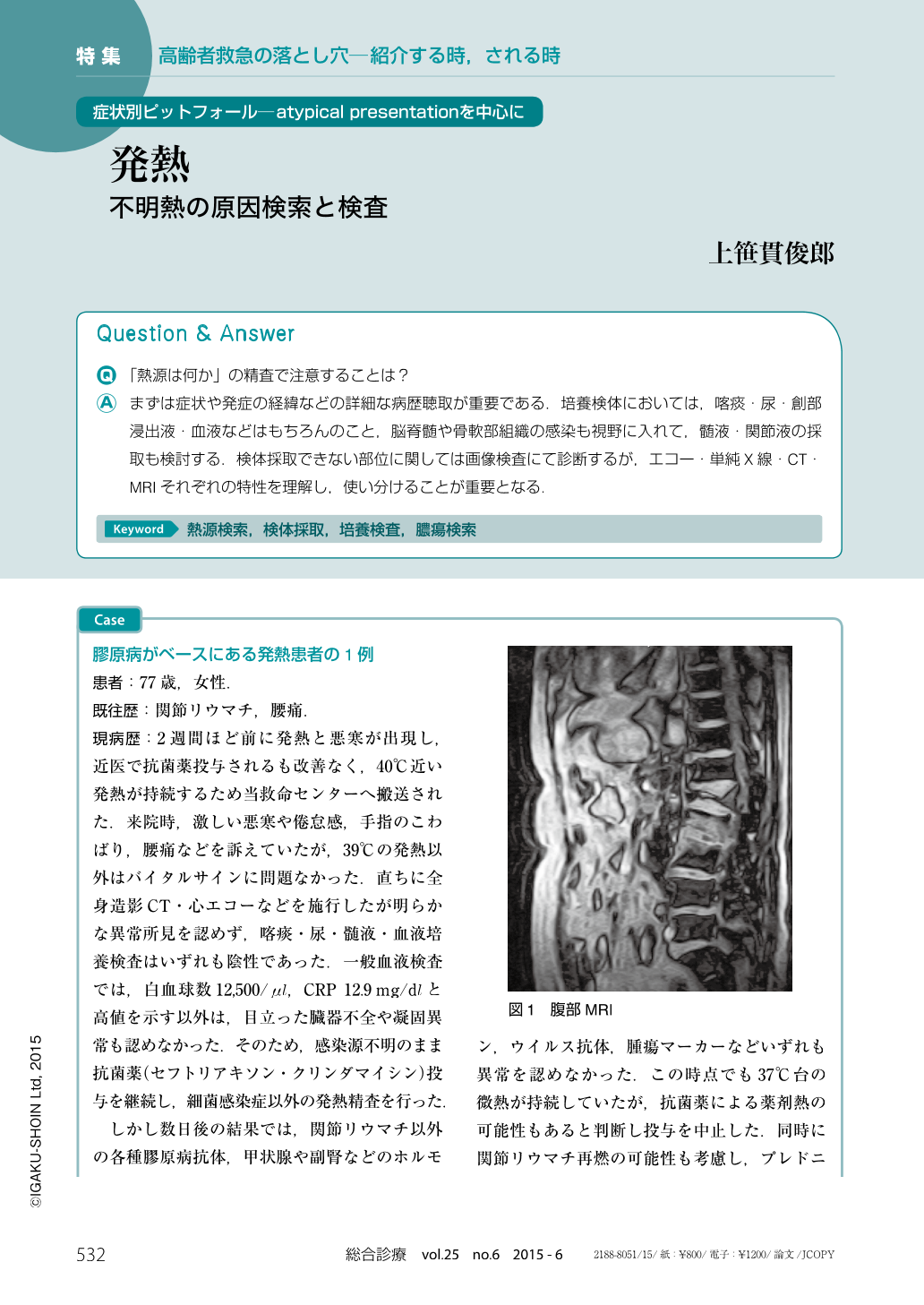
しかし,帰宅後に腰痛が再発し,微熱も出現したため再度受診.再び全身精査行ったところ造影CTにて左腸腰筋膿瘍を認めた.この時点で腰椎感染症も疑いMRIを施行したところ,L1の圧迫骨折と,L2・L3椎体の破壊像,椎間板の不整が見られた(図1).加えて,骨シンチグラフィ(99mTC-MDP SPECT)でも腰椎に集積を認めた(図2).後日に同部位の洗浄・掻爬ならびに骨移殖を行い,それ以降は発熱・腰痛とも消失した.全身状態良好のため入院30日目に退院となった.
Copyright © 2015, Igaku-Shoin Ltd. All rights reserved.


