発行日 2014年11月1日
Published Date 2014/11/1
DOI https://doi.org/10.15106/J00393.2015084587
- 有料閲覧
- 文献概要
- 1ページ目
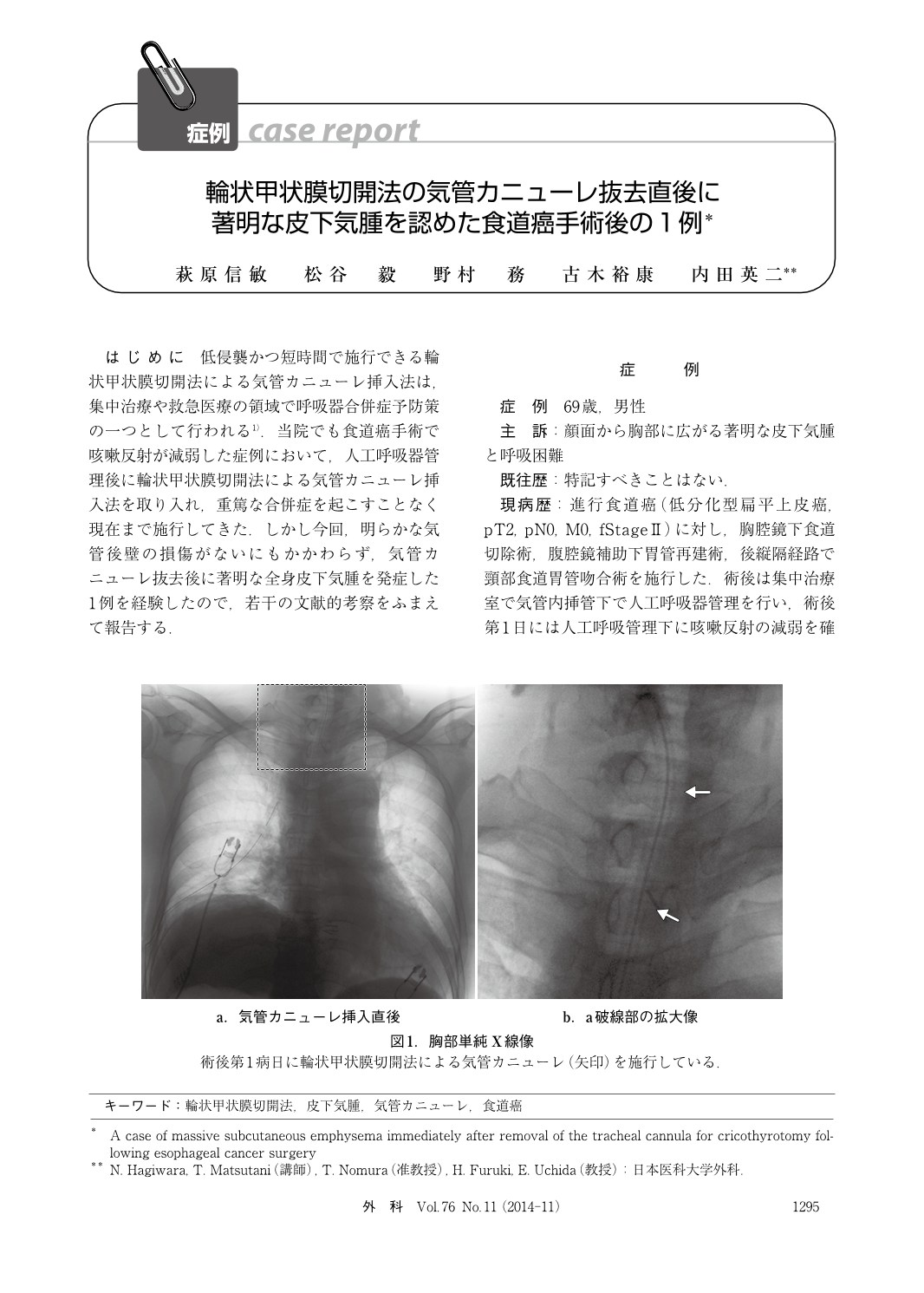
69歳男性。進行食道癌に対して胸腔鏡下食道切除術+腹腔鏡補助下胃管再建術ほか、後縦隔経路で頸部食道胃管吻合術が施行された。術後は集中管理室にて気管内挿管下で人工呼吸管理が行われ、術後第1病日目には人工呼吸管理下に咳嗽反射の減弱を認めるも気管内挿管チューブが抜去された。だが、抜管3時間後も喀痰排出が不十分であり、短期間の改善は無理と判断され、輪状甲状膜切開法による気管カニューレを施行した。以後、術後第7病日目には患者は強い咳が出て、喉頭を通して気管内分泌物を喀出するまで回復、気管カニューレを抜去してドレッシングで覆ったが気管カニューレの抜去直後に胸部に限局した皮下気腫が確認された。更にその3時間後には顔面、胸部に広がる著明な皮下気腫となり、軽度の呼吸困難を訴えた。胸部X線およびCTを行なったところ、両側胸部皮下に広範囲に及ぶ皮下気腫と縦隔気腫が認められた。以後、対処として人工呼吸管理ができる準備を行なった後に気切孔から皮下に入り込んだエアーの脱気とエアリーク部位の確認を目的に頸部創を局所麻酔下に解放した。その結果、皮下気腫は軽減し呼吸状態は改善、上部消化管内視鏡をはじめ気管・気管支ファイバーでも気管膜様部の損傷は認められなかった。次いで翌日には皮下気腫の減少に加え、3日後の胸部X線像では皮下気腫、縦隔気腫、気胸は消失し、患者は術後第14病日目に開放創を再縫合し、第19病日目に退院となった。
©Nankodo Co., Ltd., 2014


