Japanese
English
- 有料閲覧
- Abstract 文献概要
- 1ページ目 Look Inside
- 参考文献 Reference
はじめに
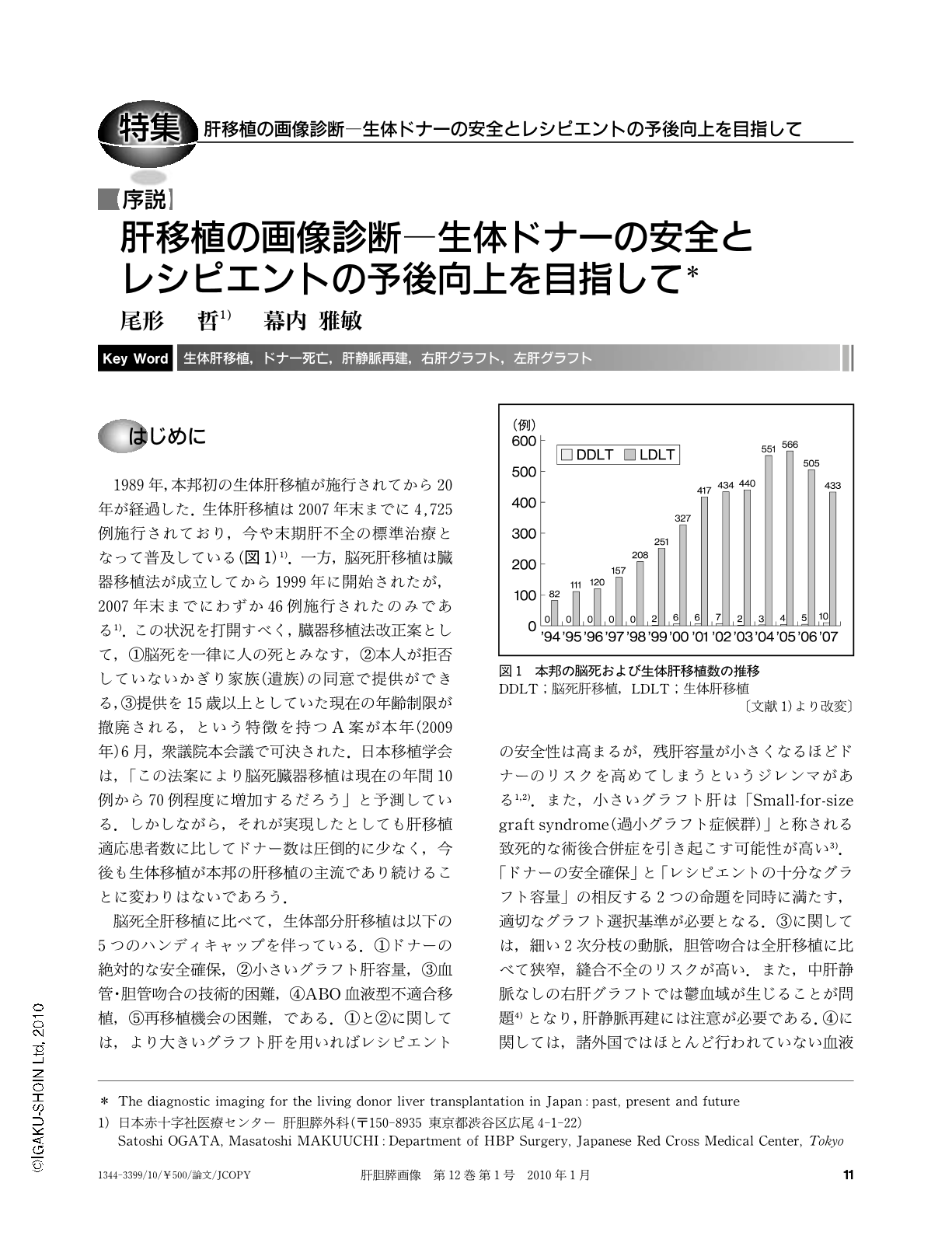
1989年,本邦初の生体肝移植が施行されてから20年が経過した.生体肝移植は2007年末までに4,725例施行されており,今や末期肝不全の標準治療となって普及している(図1)1).一方,脳死肝移植は臓器移植法が成立してから1999年に開始されたが,2007年末までにわずか46例施行されたのみである1).この状況を打開すべく,臓器移植法改正案として,①脳死を一律に人の死とみなす,②本人が拒否していないかぎり家族(遺族)の同意で提供ができる,③提供を15歳以上としていた現在の年齢制限が撤廃される,という特徴を持つA案が本年(2009年)6月,衆議院本会議で可決された.日本移植学会は,「この法案により脳死臓器移植は現在の年間10例から70例程度に増加するだろう」と予測している.しかしながら,それが実現したとしても肝移植適応患者数に比してドナー数は圧倒的に少なく,今後も生体移植が本邦の肝移植の主流であり続けることに変わりはないであろう.
脳死全肝移植に比べて,生体部分肝移植は以下の5つのハンディキャップを伴っている.①ドナーの絶対的な安全確保,②小さいグラフト肝容量,③血管・胆管吻合の技術的困難,④ABO血液型不適合移植,⑤再移植機会の困難,である.①と②に関しては,より大きいグラフト肝を用いればレシピエントの安全性は高まるが,残肝容量が小さくなるほどドナーのリスクを高めてしまうというジレンマがある1,2).また,小さいグラフト肝は「Small-for-size graft syndrome(過小グラフト症候群)」と称される致死的な術後合併症を引き起こす可能性が高い3).「ドナーの安全確保」と「レシピエントの十分なグラフト容量」の相反する2つの命題を同時に満たす,適切なグラフト選択基準が必要となる.③に関しては,細い2次分枝の動脈,胆管吻合は全肝移植に比べて狭窄,縫合不全のリスクが高い.また,中肝静脈なしの右肝グラフトでは鬱血域が生じることが問題4)となり,肝静脈再建には注意が必要である.④に関しては,諸外国ではほとんど行われていない血液型不適合移植が,生体肝移植全体の9.6%を占めている1).近年,新しい対策により成績の向上が認められているものの,特に成人で血液型一致群,適合群に比べて有意に生存率が低い1).⑤に関しては,欧米での再移植率が8~10%程度である(United network for organ sharing. http://www.unos.org/data/about/collection.aspより)のに対し,本邦では2.6%と明らかに低い1).欧米で再移植率が高いのは,グラフト肝が機能不全に陥った場合,ほかの待機患者より優先して脳死ドナーによる再移植を行うシステムが取られているからである.一方,生体肝移植では,親族から2名以上の適切なドナーを得ることは極めて困難であり,グラフト機能不全は多くの場合レシピエント死亡に直結する.すなわち,脳死肝移植を受けるチャンスが少ない本邦では,生体肝移植は常に「1本の矢で的を打ち抜く」ことが要求され,周到な術前評価,高度な手術技術,そして緻密な術後管理のいずれもが必要不可欠とされているのである.
このような様々な問題にもかかわらず,本邦の生体肝移植の術後成績は,欧米の脳死肝移植成績とそん色ないレベルに達している.図2に示すように1,5年生存率は18歳未満で86.7%,83.7%,18歳以上で79.9%,71.2%である1).生体肝移植の歴史は,上記に述べた難題を1つ1つ克服してきた創意工夫の歴史と言って過言ではないであろう.そして,この成績は,移植チームの医師だけではなく,多くのコメディカルスタッフのドネーションによって支えられていることを忘れてはならない.
以下,生体肝移植手術の技術的革新に焦点を合わせてその歴史をたどっていくことにより,本特集の序としたい.
Copyright © 2010, Igaku-Shoin Ltd. All rights reserved.


