発行日 2011年10月1日
Published Date 2011/10/1
DOI https://doi.org/10.15106/J00764.2012048009
- 有料閲覧
- 文献概要
- 1ページ目
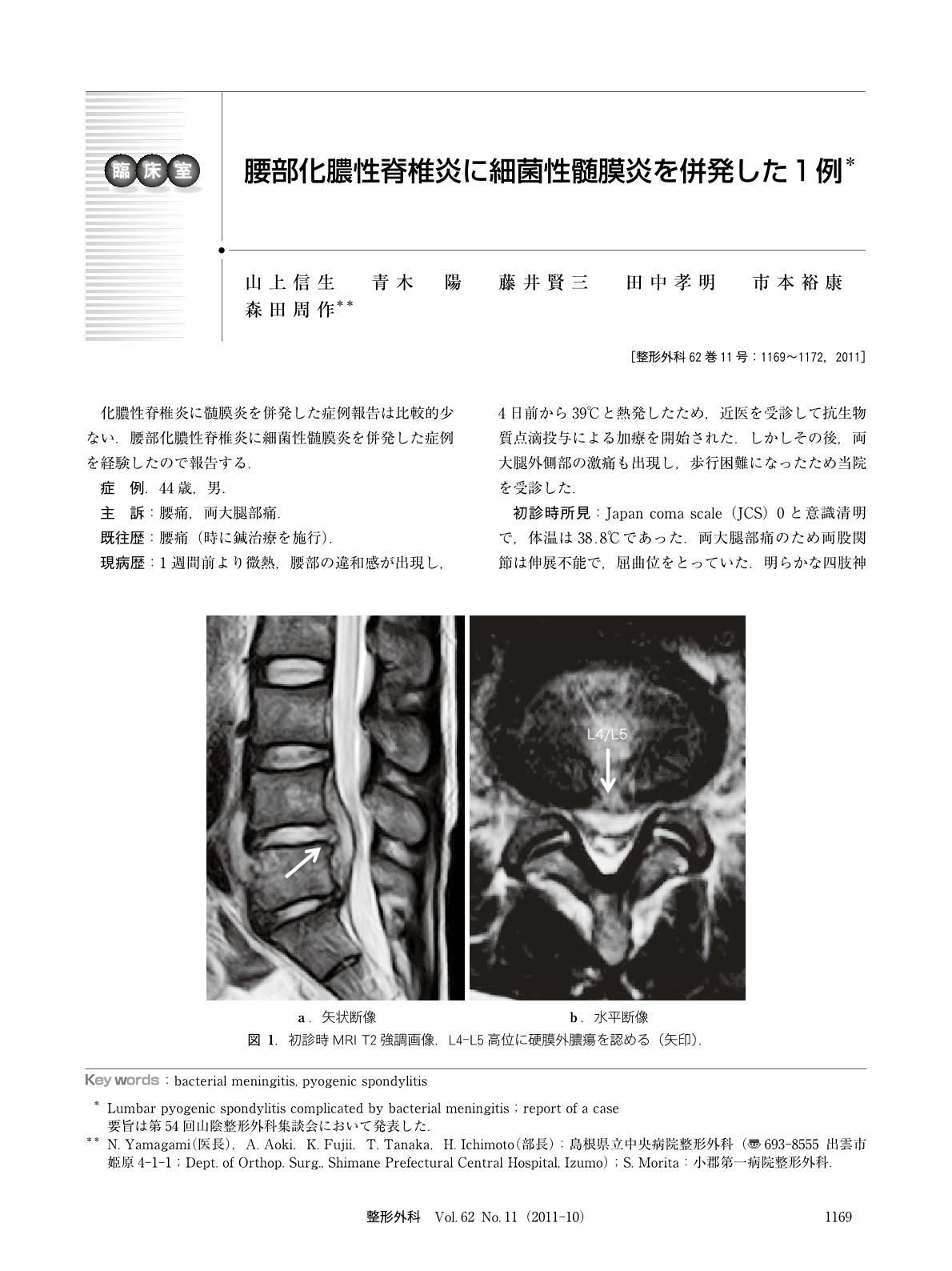
44歳男。発熱、腰痛・両大腿部痛による歩行困難を主訴とした。初診時、両股関節は伸展不能で、血液検査ではWBC、CRPが高値であった。MRIで L4~L5レベルの脊柱管内にT1強調画像で低信号、T2強調画像で高信号の占拠病変を認め、占拠病変によって硬膜管が後方に圧排されていた。化膿性脊髄炎、硬膜外膿瘍と診断し、ステロイド投与によって症状は軽減していたが、入院5日目に発熱、頭痛、嘔吐、項部硬直が生じた。頭部CTを施行し、脳室拡大、脳浮腫を認め、細菌性髄膜炎に伴う水頭症と考えた。抗生物質を変更し、ステロイドの投与も行ったが改善せず、意識レベルが低下し、眼球突出、瞳孔不同も出現したため、脳室ドレナージを施行した。髄液検査にて細菌性髄膜炎と診断した。入院約2ヵ月後、独歩可能となり退院した。退院後2年が経過する現在、髄膜炎による後遺症はなく、炎症の再燃も認めなかった。
©Nankodo Co., Ltd., 2011


